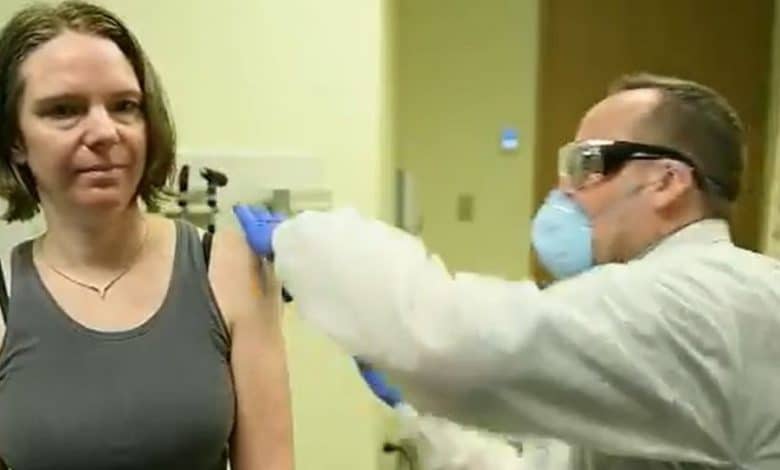
Per “mRNA-1273” è iniziata la prima fase sperimentale sull’uomo
Il Piacenza – Rosanna Cesena – 30 marzo 2020
Case farmaceutiche e ricercatori di tutto il mondo stanno lavorando per arrivare, al più presto ai test sull’uomo per sconfiggere il coronavirus. Per avere a disposizione un vaccino, come per i farmaci, sono però richiesti tempi lunghi. Il 16 marzo è iniziato presso il National Institute of Allergy and Infectious Diseases (NIAID) del  Dipartimento della Salute americano (NIH National Institute of Health) che si trova a Bethesda, negli Stati Uniti, uno studio di fase 1 su un vaccino mRNA – 1273 sviluppato dalla Azienda farmaceutica statunitense Moderna Inc. dal risultato sicuro ed efficace nei modelli animali.
Dipartimento della Salute americano (NIH National Institute of Health) che si trova a Bethesda, negli Stati Uniti, uno studio di fase 1 su un vaccino mRNA – 1273 sviluppato dalla Azienda farmaceutica statunitense Moderna Inc. dal risultato sicuro ed efficace nei modelli animali.
“Questa prima sperimentazione – diretta dal professor Anthony Fauci, Immunologo – dovrebbe coinvolgere 45 persone adulte e sane con una età tra i 18 e 55 anni, per circa sei settimane e si prevede di poter avere i primi risultati entro luglio-agosto. Il vaccino non sarà disponibile per l’epidemia attualmente in corso, ma il suo sviluppo potrebbe essere comunque utile se dovessero verificarsi altre epidemie, sia del virus Sars – CoV – 2 che di coronavirus simili che dovessero colpire l’uomo”- ha precisato il professor Fauci.
Per sviluppare il vaccino mRNA, il team di ricercatori si è basato su una tecnologia innovativa che sfrutta la sequenza di materiale genetico del virus (RNA) per immunizzare l’organismo; il nuovo vaccino a mRNA ha il compito di codificare la proteina Spike e lo scopo è quello di simulare una infezione naturale per innescare una
risposta immunitaria più potente, in grado di proteggere dalla infezione del nuovo coronavirus.
Lo studio di fase 1 è quello che valuta la sicurezza di un principio attivo in un campione molto ristretto di partecipanti sani. Sotto stretto controllo medico, ai volontari vengono somministrati due dosi del vaccino tramite iniezione intramuscolare, a distanza di circa 28 giorni e verranno monitorati rigorosamente nell’arco di tempo tra le due vaccinazioni e a un anno dopo la seconda somministrazione. Infine, saranno prelevati campioni di sangue per misurare e analizzare le loro risposte immunitarie al vaccino sperimentale.
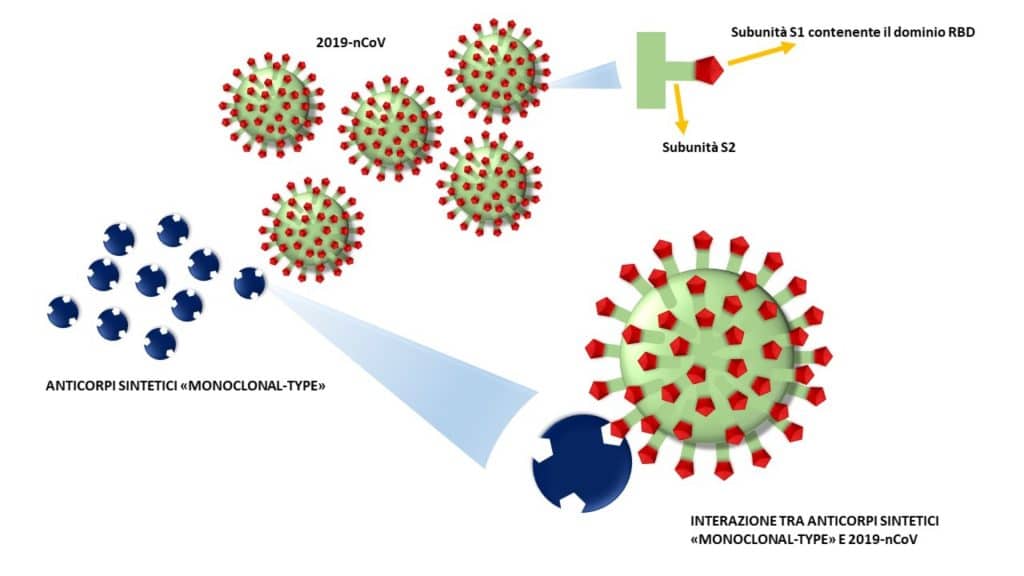
In Italia, a Pomezia, polo industriale a sud di Roma, negli stabilimenti della IRBM, Presidente il dottor Piero Di Lorenzo, si producono le prime mille dosi di un vaccino sperimentale che l’Istituto Jenner della Università di Oxford comincerà a testare nei prossimi mesi. Il vaccino è costruito utilizzando un adenovirus (che può causare il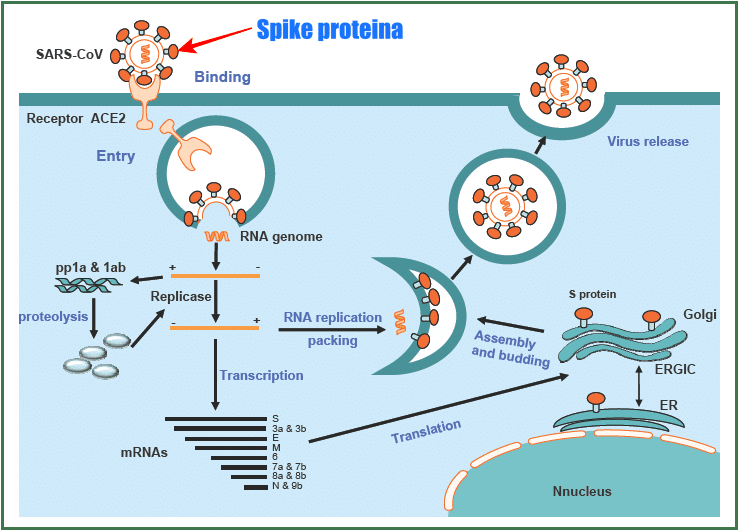 raffreddore) che è stato modificato in modo da non riprodursi nel nostro organismo e inserendo all’interno del genoma adenovirale il codice genetico necessario alla produzione della proteina “Spike” del coronavirus, in modo da permettere all’adenovirus l’espressione di questa proteina in seguito alla somministrazione del vaccino. Ciò comporta la produzione di anticorpi contro la proteina “Spike” che si trova sulla superficie del coronavirus (anticorpi anti-Spike) che possono legarsi al coronavirus ed impedire che causi una infezione.
raffreddore) che è stato modificato in modo da non riprodursi nel nostro organismo e inserendo all’interno del genoma adenovirale il codice genetico necessario alla produzione della proteina “Spike” del coronavirus, in modo da permettere all’adenovirus l’espressione di questa proteina in seguito alla somministrazione del vaccino. Ciò comporta la produzione di anticorpi contro la proteina “Spike” che si trova sulla superficie del coronavirus (anticorpi anti-Spike) che possono legarsi al coronavirus ed impedire che causi una infezione.
La sperimentazione sull’uomo, se tutto procede bene, potrebbe iniziare in autunno, ha riferito Sarah Gilbert del Jenner Institute. Anche gli israeliani del Galilee Research Institute (Migal) di Israele, stanno lavorando su un vaccino, partendo da uno testato per un coronavirus che colpisce i polli, ma non hanno ancora un prodotto specifico da avviare alla sperimentazione clinica in breve tempo. Ricercatori della Università australiana di Queensland, in tre settimane hanno prodotto un vaccino basato sulla tecnologia “Molecolar Clamp” (morsetto molecolare ) che potrebbe essere ancora più efficace nel creare una risposta immunitaria al virus. Zheng Zhongwei, Direttore del Centro per lo sviluppo della scienza e della tecnologia della Commissione Sanitaria Nazionale ha annunciato che sono in fase di sperimentazione su animali diversi prodotti messi a punto da alcune Università ed Enti di ricerca cinesi e che saranno disponibili per la sperimentazione a breve.
I TEMPI DELLA SPERIMENTAZIONE CLINICA
Dopo aver identificato il potenziale vaccino sono necessari studi di laboratorio (sperimentazione pre-clinica), 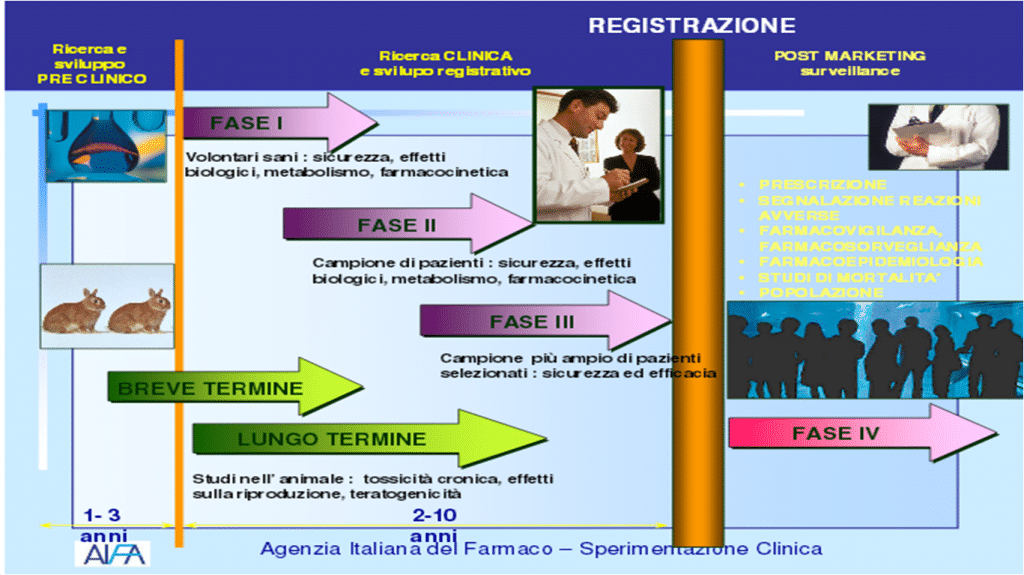 utilizzando colture di cellule (in vitro) e modelli animali (in vivo) per valutare la risposta immunitaria, l’efficacia protettiva del vaccino da sviluppare e il suo profilo di sicurezza. Alla fine della fase pre-clinica, se i dati ottenuti in laboratorio indicano che il vaccino è sufficientemente e potenzialmente efficace, si passa a quella dell’uomo (clinica), suddivisa in quattro fasi: le prime tre si svolgono prima della messa in commercio del vaccino, mentre la quarta è rappresentata dagli studi svolti dopo la sua commercializzazione. Nella prima fase si studia il vaccino in poche persone (20 – 80), successivamente il numero delle persone da coinvolgere aumenta fino ad arrivare ad alcune migliaia. Se gli studi documentano l’efficacia e la sicurezza del vaccino, il produttore può sottoporre alla Agenzia del Farmaco una richiesta di autorizzazione alla commercializzazione e se la valutazione delle Autorità regolatorie e Comitati Etici è positiva, il vaccino può essere messo in commercio. Le fasi sono sequenziali e prima di passare alla successiva occorre sempre avere ottenuto risultati positivi in quella precedente. In situazioni di emergenza e in presenza di gravi infezioni si deve cercare di avere il vaccino disponibile il prima possibile e le Autorità sanitarie possono consentire che si passi ad una sperimentazione nell’uomo in tempi più brevi e che si coinvolga in fasi sperimentali precoci un maggior numero di persone. Il principio di precauzione però deve sempre essere rispettato.
utilizzando colture di cellule (in vitro) e modelli animali (in vivo) per valutare la risposta immunitaria, l’efficacia protettiva del vaccino da sviluppare e il suo profilo di sicurezza. Alla fine della fase pre-clinica, se i dati ottenuti in laboratorio indicano che il vaccino è sufficientemente e potenzialmente efficace, si passa a quella dell’uomo (clinica), suddivisa in quattro fasi: le prime tre si svolgono prima della messa in commercio del vaccino, mentre la quarta è rappresentata dagli studi svolti dopo la sua commercializzazione. Nella prima fase si studia il vaccino in poche persone (20 – 80), successivamente il numero delle persone da coinvolgere aumenta fino ad arrivare ad alcune migliaia. Se gli studi documentano l’efficacia e la sicurezza del vaccino, il produttore può sottoporre alla Agenzia del Farmaco una richiesta di autorizzazione alla commercializzazione e se la valutazione delle Autorità regolatorie e Comitati Etici è positiva, il vaccino può essere messo in commercio. Le fasi sono sequenziali e prima di passare alla successiva occorre sempre avere ottenuto risultati positivi in quella precedente. In situazioni di emergenza e in presenza di gravi infezioni si deve cercare di avere il vaccino disponibile il prima possibile e le Autorità sanitarie possono consentire che si passi ad una sperimentazione nell’uomo in tempi più brevi e che si coinvolga in fasi sperimentali precoci un maggior numero di persone. Il principio di precauzione però deve sempre essere rispettato.
Come funzionerà esattamente il vaccino contro il Covid-19 della IRBM?
Non è altro che un virus di un normale raffreddore che viene depotenziato e viene usato come shuttle nel quale viene inserito il gene depotenziato della proteina Spike del Covid 19, già sintetizzato dallo Yenner Institute della  Oxford University.
Oxford University.
Lo Yenner Institute già a dicembre, quando i cinesi hanno isolato e sequenziato il virus, ha sintetizzato immediatamente il gene della proteina Spike, che è la proteina del coronavirus, cioè la parte cattiva del virus, la parte contagiosa.
I ricercatori dello Yenner hanno potuto sintetizzare subito questo gene della proteina del Covid-19 mettendo a frutto uno studio di vent’anni. Dieci anni fa, per dire, hanno messo a punto il vaccino anti-MERS. Spike, entrando nello specifico, è una glicoproteina che si unisce al recettore ACE2 usando come attivatore un enzima delle cellule ospiti, la proteasi TMPRSS2.
 Questo virus del raffreddore (adenovirus) viene utilizzato come Cavallo di Troia nell’organismo umano, perché quando entra, l’organismo umano riconosce la presenza di un corpo estraneo (antigene), il gene della proteina Spike, e reagisce producendo anticorpi.
Questo virus del raffreddore (adenovirus) viene utilizzato come Cavallo di Troia nell’organismo umano, perché quando entra, l’organismo umano riconosce la presenza di un corpo estraneo (antigene), il gene della proteina Spike, e reagisce producendo anticorpi.
Per cui, pur essendo depotenziato, induce l’organismo a produrre degli anticorpi, che saranno preziosi nell’ipotesi in cui il corpo venisse aggredito dal vero gene della proteina Spike.
Il fatto che questo vaccino venga messo a punto da due expertise già collaudate, una per la MERS e l’altra per ebola, pone i presupposti per essere più che ottimisti sulla non tossicità e sull’efficacia del vaccino.
IRBM




