
Sì è chiuso, definitivamente, il mondo dei farmaci blockbuster ad alta remuneratività. Saremo in grado di garantire l’accesso ai nuovi farmaci a tutti i pazienti che ne hanno necessità, preservando lo straordinario carattere solidaristico e universale della nostra sanità pubblica? Saremo in grado, anche nei prossimi anni, di premiare l’innovazione farmaceutica e sostenere gli investimenti in ricerca e sviluppo che promettono nuovi traguardi per la cura di patologie gravi e rare? È possibile dare una risposta a questi interrogativi mentre discutiamo di tagli e riduzioni che si abbatterebbero su budget già duramente messi alla prova?
Stupore e incredulità. È la reazione in cui ci imbattiamo più di frequente quando raccontiamo ai nostri colleghi stranieri che il Servizio Sanitario Nazionale (SSN) Italiano, si fa carico di una quota ben superiore al 75% della spesa complessiva per i farmaci ed è l’unico ancora in grado di garantire a tutti i cittadini (e anche agli immigrati clandestini) le cure fondamentali.
Fino ad ora, verrebbe da pensare. La parola d’ordine più in voga nel dibattito pubblico, infatti, è “taglio” o, nell’accezione corretta, “riduzione della spesa sanitaria”. In giornate frenetiche ricche di tabelle, simulazioni, modelli economici portati sino alle estreme conseguenze anche l’Agenzia Italiana del Farmaco ha ragionato, numeri alla mano, sui cosiddetti “tagli”, lineari o meno, della spesa farmaceutica. In particolare ci siamo chiesti cosa comporterebbe un’ipotetica contrazione delbudget per l’assistenza farmaceutica e per le procedure di ripiano della spesa in caso di sfondamento dei “tetti”. Abbiamo ipotizzato un valore pari a circa 1,1 miliardi all’anno, per tre anni, del Fondo Sanitario Nazionale (FSN) globale che abbiamo quindi utilizzato come base di calcolo dei valori di finanziamento della spesa farmaceutica, territoriale ed ospedaliera.
Se così fosse, nei prossimi tre anni il finanziamento dell’assistenza farmaceutica subirebbe una contrazione di 215 milioni di euro (circa 70 milioni di euro l’anno) che potrebbe sembrare ben poca cosa se, nei medesimi tre anni, non vi fossero farmaci rilevanti in registrazione. Oltretutto questa eventuale “manovra” peserebbe in maniera significativa sulla spesa farmaceutica ospedaliera, che risulta già significativamente oltre il tetto del 3,5%, mentre per la spesa territoriale l’effetto potrebbe forse essere più contenuto, visto che si tratta di una voce “sotto apparente controllo” ma le terapie che si stanno rendendo disponibili (e quelle che si renderanno disponibili nel corso del prossimo anno) potrebbero cambiare questo scenario e generare una spesa incrementale del SSN certamente superiore agli avanzi attualmente stimati rispetto al tetto anche della  territoriale. Tutto ciò va ricompreso in un quadro generale in cui la spesa delle strutture sanitarie pubbliche, incluse le aziende ospedaliere, cresce a un tasso medio annuo di 457 milioni di euro, mentre aumenta contestualmente la spesa sostenuta dal cittadino. Sul versante dell’assistenza farmaceutica ospedaliera, ai dati attuali, se il taglio del FSN fosse ad esempio pari al 3%, varrebbe un “pay-back” all’anno variabile, tra gli 860 milioni di euro del 2014 fino, nella peggiore delle ipotesi, a oltre 1,3 miliardi di euro del 2016.
territoriale. Tutto ciò va ricompreso in un quadro generale in cui la spesa delle strutture sanitarie pubbliche, incluse le aziende ospedaliere, cresce a un tasso medio annuo di 457 milioni di euro, mentre aumenta contestualmente la spesa sostenuta dal cittadino. Sul versante dell’assistenza farmaceutica ospedaliera, ai dati attuali, se il taglio del FSN fosse ad esempio pari al 3%, varrebbe un “pay-back” all’anno variabile, tra gli 860 milioni di euro del 2014 fino, nella peggiore delle ipotesi, a oltre 1,3 miliardi di euro del 2016.
È evidente che un tale scenario renderebbe sempre più impervio garantire ai cittadini gratuitamente l’accesso ai nuovi farmaci, che nella maggior parte dei casi andrebbero proprio a collocarsi all’interno della spesa ospedaliera. Per quest’ultima componente il disavanzo rispetto al tetto previsto del 3,5% per i prossimi tre anni potrà ammontare da un minimo di 3,5 miliardi a un massimo di 6,8 (proiettando un tasso di crescita stimato di circa il 10% della spesa farmaceutica per gli anni 2015-16, che corrisponde al tasso di crescita del primo semestre 2014 e considerando i prodotti in arrivo).
Se tutte queste cifre non fossero sufficienti, a rendere l’analisi più complessa, come ha rilevato anche il Ministro della Salute, c’è il fatto che siamo alle soglie di una rivoluzione del settore farmaceutico. Una serie di innovazioni, nate nei laboratori e nei centri di ricerca negli ultimi dieci anni, stanno arrivando sul mercato mondiale e europeo, tutte con procedura centralizzata. Si tratta di prodotti eterogenei, alcuni dal potenziale terapeutico elevato e con costi altrettanto importanti, capaci di scuotere dalle fondamenta i calcoli e i ragionamenti consolidati ma, soprattutto, i modelli utilizzati sinora.
Nel prossimo futuro arriveranno altre molecole, forse ancora più evolute e sofisticate. Oltre ad altre terapie per l’epatite C, verrà chiesta la registrazione per gli anticorpi monoclonali per l’Alzheimer e per le demenze in genere, per alcuni antitumorali (es. carcinoma mammario, polmone, colon-retto e melanoma) per nuovi antiretrovirali, con un impatto economico stimato per il SSN, che va da parecchie decine a diverse centinaia di milioni di euro per i prossimi due-tre anni. Il nostro fondo per l’innovazione non basterà e dovrà essere riadattato per evitare di destabilizzare l’intero sistema farmaceutico industriale italiano.
Saremo in grado di rimborsarli tutti? Saremo cioè in grado di garantire l’accesso a tutti i pazienti che ne hanno necessità, preservando lo straordinario carattere solidaristico e universale della nostra sanità pubblica? Saremo in grado, anche nei prossimi anni, di premiare l’innovazione farmaceutica e sostenere gli investimenti in ricerca e sviluppo che promettono nuovi traguardi per la cura di patologie gravi e rare? È possibile dare una risposta a questi interrogativi mentre discutiamo di tagli e riduzioni che si abbatterebbero su budget già duramente messi alla prova?
Intanto un altro mondo sì è chiuso, definitivamente, alle nostre spalle. È quello dei farmaci blockbuster ad alta remuneratività (oltre 1 miliardo di dollari anno) perché ad ampio spettro di utilizzo pur con costi per confezione relativamente contenuti se confrontati con i prodotti in arrivo. Il periodo in cui l’industria coglieva i “frutti dai rami più bassi” è tramontato. Oggi si studiano e si sviluppano farmaci biotecnologici “personalizzati” su genotipi di precisione che dovrebbero agire su obiettivi selettivi.
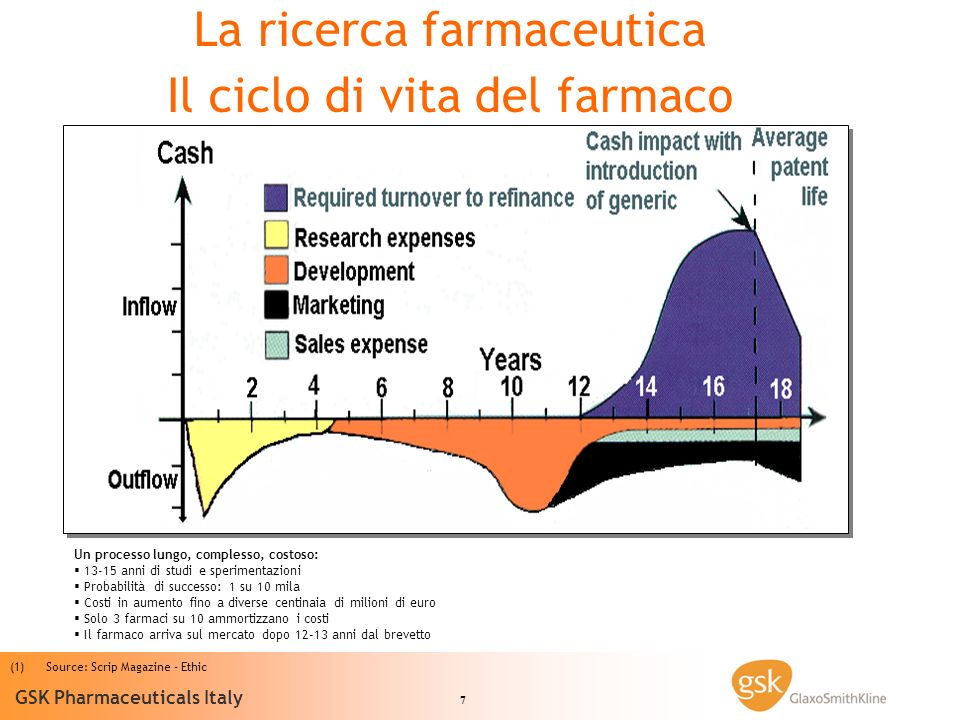 Siamo consapevoli che la ricerca e lo sviluppo di questo tipo di molecole richieda tempi e costi importanti ma in assenza di nuove modalità di interazione e tra regolatori, pagatori, operatori della salute e aziende, simili strategie porteranno il sistema al collasso finanziario. Le leve che finora ci hanno consentito di tenere a bada la spesa farmaceutica garantendo l’accesso alle cure essenziali non saranno più sufficienti: tutte le “vecchie” molecole hanno perso o perderanno nei prossimi due-tre anni la copertura brevettuale e i risparmi prodotti grazie alla promozione dei farmaci equivalenti non saranno più replicati, mentre dall’impiego dei biosimilari nonostante importanti iniziative di sostegno anche da parte dell’AIFA non sembrano prodursi ancora i risparmi auspicati.
Siamo consapevoli che la ricerca e lo sviluppo di questo tipo di molecole richieda tempi e costi importanti ma in assenza di nuove modalità di interazione e tra regolatori, pagatori, operatori della salute e aziende, simili strategie porteranno il sistema al collasso finanziario. Le leve che finora ci hanno consentito di tenere a bada la spesa farmaceutica garantendo l’accesso alle cure essenziali non saranno più sufficienti: tutte le “vecchie” molecole hanno perso o perderanno nei prossimi due-tre anni la copertura brevettuale e i risparmi prodotti grazie alla promozione dei farmaci equivalenti non saranno più replicati, mentre dall’impiego dei biosimilari nonostante importanti iniziative di sostegno anche da parte dell’AIFA non sembrano prodursi ancora i risparmi auspicati.
Per il nuovo mondo, occorrono quindi nuovi paradigmi e nuove strategie. Dobbiamo avere il coraggio di affermare, con chiarezza, che la quota del FSN dedicata certamente ai farmaci di uso ospedaliero e molto probabilmente a quelli di uso territoriale non sarà più adeguata se si vuole garantire l’accesso dei pazienti a prodotti con un vero potenziale di innovazione terapeutica. Sarebbe riduttivo pensare che poche misure per quanto puntuali possano essere capaci di portarci indenni attraverso un futuro popolato di incognite. La chiave di volta potrebbe stare in un cambiamento, proprio a livello Europeo, che invita gli Stati membri a rendere quanto più possibile omogenee le proprie procedure di definizione del prezzo e rimborso dei farmaci e che sperimenta, tramite l’Agenzia Europea dei Medicinali (EMA), nuove modalità di autorizzazione all’immissione in commercio.
L’intero sistema regolatorio continentale è impegnato a mettersi in discussione per ridefinire le regole del gioco, con la consapevolezza che bisognerà tornare a farlo ogni volta che una serie di “disruptive innovations” ridisegnerà gli equilibri faticosamente raggiunti. Anche il nostro Paese dovrà farsi trovare pronto, dimostrando di essere in grado di reagire per tempo alle sollecitazioni dell’innovazione farmaceutica e offrendo le risposte adeguate alla legittima domanda di salute della popolazione.
Luca Pani





